Irritable Bowel Syndrome
腸易激綜合症(Irritable Bowel Syndrome, IBS)是一種常見的慢性功能性胃腸道疾病,其特徵是反覆發作的腹痛,並伴隨排便習慣的改變,但卻沒有可檢測到的結構性異常或生化指標異常。它影響著全球約5%至10%的人口,且女性患病率高於男性。儘管IBS不會導致嚴重的結構性病變,例如炎症性腸病或癌症,但其症狀卻能顯著影響患者的生活品質,從日常工作到社交活動無一不受其困擾。因此,深入了解IBS的症狀、成因、診斷與治療方法,對於患者及醫療專業人員都至關重要。
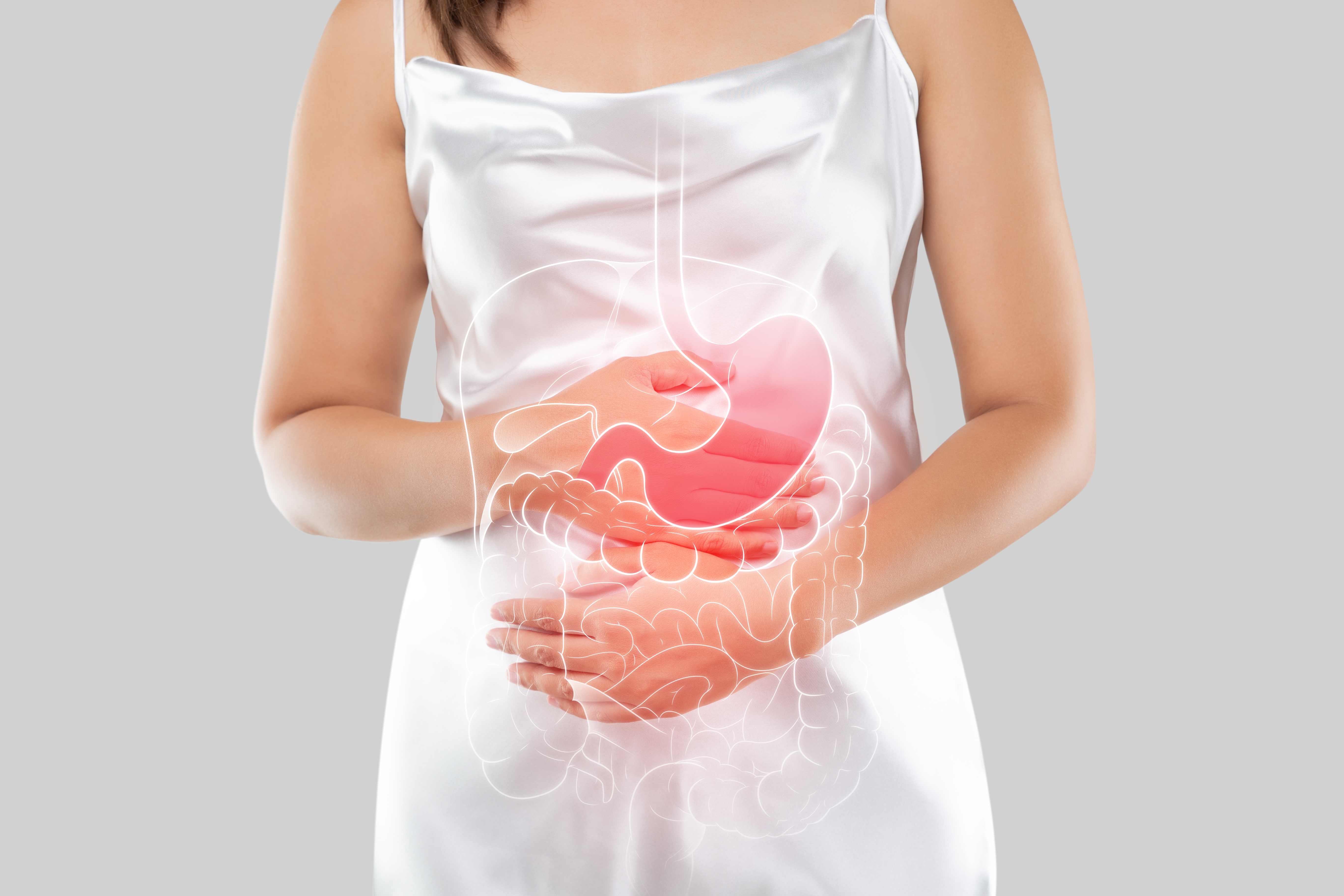
症狀與表現
IBS的症狀多樣且因人而異,但核心症狀通常包括腹痛、腹脹、腸胃脹氣以及排便習慣的改變。腹痛是IBS最主要的症狀,通常表現為絞痛、痙攣或悶痛,其特點是與排便相關,排便後腹痛可能會減輕。腹脹和腸胃脹氣也是常見的困擾,患者常感覺腹部膨脹,並伴隨過多的氣體排出。排便習慣的改變則表現為腹瀉(IBS-D)、便秘(IBS-C)或兩者交替出現(IBS-M)。腹瀉型患者可能經歷突發性、急迫性的排便,糞便稀軟或水樣;便秘型患者則可能排便困難、糞便乾硬,並感覺排不乾淨。此外,一些非腸道症狀也可能伴隨IBS出現,例如疲勞、頭痛、噁心、胃灼熱、性功能障礙、睡眠障礙以及焦慮和抑鬱等心理問題。這些症狀的頻率和嚴重程度會隨時間波動,並常受到壓力、飲食或荷爾蒙變化的影響。
IBS的分類
根據主要的排便習慣,IBS可分為幾個類型。最常見的是便秘型腸易激綜合症(IBS-C),患者以腹痛和便秘為主要症狀,排便頻率減少,糞便質地堅硬,常伴有排便困難和不完全排空感。其次是腹瀉型腸易激綜合症(IBS-D),其特徵是腹痛和頻繁的稀便,通常伴有排便急迫感。混合型腸易激綜合症(IBS-M)則表現為便秘和腹瀉症狀交替出現,患者在不同時間段內可能經歷兩種極端。還有一種未分類型腸易激綜合症(IBS-U),指的是症狀不符合上述任何一種明確亞型的情況。區分這些類型對於制定治療方案非常重要,因為不同類型可能需要不同的藥物和飲食管理策略。
成因與風險因素
IBS的確切成因至今仍未完全闡明,但普遍認為它是一種多因素綜合作用的結果,涉及生理、心理和環境等多個層面。其中,腦腸軸(Brain-Gut Axis)功能紊亂被認為是核心機制之一。腦腸軸是一個複雜的雙向通訊系統,連接大腦和腸道,負責調節消化功能、免疫反應和情緒。IBS患者的腦腸軸可能存在異常,導致腸道對刺激的反應過度,例如輕微的腸道擴張或化學刺激就能引起劇烈疼痛。腸道蠕動異常也是重要因素,蠕動過快可能導致腹瀉,而蠕動過慢可能導致便秘。內臟敏感性增高(Visceral Hypersensitivity)是IBS患者普遍存在的現象,即腸道對正常或輕微的刺激(如腸道氣體、糞便通過)產生異常強烈的疼痛感。
腸道微生物群的改變也被認為與IBS的發生或發展有關。研究發現,IBS患者的腸道菌群組成可能與健康人不同,表現為某些細菌種類的減少或增加,這可能影響腸道功能、免疫反應和炎症狀態。部分患者在經歷急性腸道感染(如細菌或病毒性胃腸炎)後,可能會發展為感染後腸易激綜合症(Post-infectious IBS),這可能與感染引起的腸道炎症、腸道通透性增加以及腸道菌群失衡有關。遺傳因素也可能在IBS中扮演一定角色,研究顯示有IBS家族史的人患病風險較高。
心理因素在IBS中也佔據著重要地位。壓力、焦慮、抑鬱等情緒問題不僅會加重IBS症狀,也可能成為其誘發因素。大腦中的情緒中樞與腸道功能密切相關,當人處於壓力狀態時,大腦會釋放神經遞質,影響腸道蠕動、分泌和敏感性,從而加劇IBS症狀。反之,長期的IBS症狀也會對患者的心理健康造成負面影響,形成惡性循環。飲食因素也是常見的觸發器,許多患者發現某些食物會誘發或加重其症狀,例如高脂肪食物、辛辣食物、咖啡因、酒精以及某些碳水化合物(如FODMAPs)。荷爾蒙變化也可能影響IBS症狀,這解釋了為何女性在月經週期中或更年期前後,IBS症狀可能加重。
診斷標準與過程
IBS的診斷主要基於症狀評估,並排除其他結構性疾病。目前廣泛使用的是羅馬IV標準(Rome IV criteria),其定義為在過去三個月中,平均每週至少有一天反覆發作的腹痛,且腹痛與以下至少兩項相關:1. 排便;2. 排便頻率改變;3. 糞便形態(外觀)改變,這些症狀必須在至少六個月前開始出現。為了排除其他疾病,醫生可能會建議進行一系列檢查,包括血液檢查(排除貧血、炎症標誌物、乳糜瀉抗體等)、糞便檢查(排除感染、炎症標誌物如糞鈣衛蛋白)以及大腸鏡檢查(排除炎症性腸病、瘜肉或腫瘤)。對於年輕患者且沒有警示症狀(如體重減輕、夜間腹瀉、便血、發燒、貧血或IBS家族史)的情況,通常不需要進行侵入性檢查。這些排除性檢查的目的是確保患者的症狀並非由更嚴重的疾病引起。
治療與管理
IBS的治療和管理是一個多面向的過程,通常需要綜合生活方式調整、飲食管理、藥物治療和心理療法。由於IBS是一種慢性病,很難完全根治,治療的目標是緩解症狀、改善生活品質。
生活方式和飲食調整是IBS管理的第一線策略。首先,建議患者規律飲食,避免暴飲暴食,並確保充足的水分攝入。識別並避免個人化的食物觸發器至關重要,患者可以嘗試記錄飲食日記,觀察哪些食物會加重症狀。對於許多IBS患者而言,低FODMAP飲食(Fermentable Oligo-, Di-, Mono-saccharides And Polyols)被證明是有效的。FODMAPs是一組不易被小腸吸收的短鏈碳水化合物,它們在腸道中發酵產生氣體,並通過滲透作用將水分吸入腸道,從而引發腹脹、腹痛和排便習慣改變。低FODMAP飲食通常需要在專業營養師的指導下進行,分為限制期、再引入期和個性化期,以避免不必要的營養限制。增加膳食纖維攝入量對便秘型IBS患者有幫助,但應逐步增加,以免加重腹脹。可溶性纖維(如燕麥、大麥、豆類、水果和蔬菜中的果膠)通常比不溶性纖維(如全麥麵包、麩皮)更能被IBS患者耐受。
壓力管理對於IBS患者非常重要。由於壓力是IBS症狀的常見誘因,學習有效的壓力應對技巧可以顯著改善症狀。這包括規律運動(如散步、游泳)、練習放鬆技巧(如深呼吸、冥想、瑜伽)、充足睡眠以及培養興趣愛好。心理療法,特別是認知行為療法(CBT)和腸道導向催眠療法(Gut-directed Hypnotherapy),已被證實對IBS患者有效。CBT幫助患者識別並改變負面的思維模式和行為反應,以正面地應對壓力和症狀。腸道導向催眠療法則通過引導患者進入放鬆狀態,並給予腸道相關的積極暗示,以改善腸道功能和症狀。
藥物治療則根據IBS的亞型和主要症狀進行選擇。對於腹痛和痙攣,抗痙攣藥物(如美貝維林、匹維溴銨)可以放鬆腸道平滑肌,緩解疼痛。對於便秘型IBS,瀉藥是常用的治療方法,包括滲透性瀉藥(如聚乙二醇)和刺激性瀉藥。此外,一些新型藥物如利那洛肽(Linaclotide)和魯比前列酮(Lubiprostone)可以增加腸道液體分泌,促進排便。對於腹瀉型IBS,止瀉藥(如洛哌丁胺)可以減緩腸道蠕動。近年來,一些新型藥物也獲批用於IBS-D,例如利福昔明(Rifaximin),一種非吸收性抗生素,可以改變腸道菌群組成;依魯沙度林(Eluxadoline),一種混合阿片受體激動劑/拮抗劑,可以減少腸道收縮和液體分泌。低劑量三環類抗抑鬱藥(TCAs)或選擇性血清素再吸收抑制劑(SSRIs)有時也被用於治療IBS,它們不僅可以改善情緒問題,還能通過調節腦腸軸來緩解腹痛和改變腸道蠕動。益生菌補充劑也可能對部分IBS患者有益,但其效果因菌株和個體差異而異,建議在醫生指導下選擇。薄荷油膠囊因其抗痙攣作用,也被一些患者用於緩解腹痛和腹脹。
改善生活品質的長期策略
與IBS共存是一項長期的挑戰,但通過積極的管理和適當的支持,患者可以顯著改善生活品質。建立良好的醫患關係至關重要,患者應與醫生坦誠溝通症狀、治療反應和任何疑慮。定期追蹤症狀和記錄觸發因素,有助於患者和醫生共同制定最有效的管理策略。加入IBS支持團體可以讓患者與其他有相似經歷的人交流,分享經驗,獲得情感支持,減輕孤立感。認識到IBS對心理健康的影響,並在需要時尋求心理諮詢,也是康復過程中不可或缺的一部分。
總而言之,腸易激綜合症是一種複雜且普遍的慢性胃腸道疾病,其症狀雖然不會危及生命,但卻能嚴重影響患者的日常生活和心理健康。IBS的成因涉及腦腸軸功能紊亂、腸道蠕動異常、內臟敏感性增高、腸道微生物群改變、心理因素以及飲食觸發等多方面。診斷主要依據羅馬IV標準,並通過排除其他器質性疾病來確定。治療策略是多模式的,包括生活方式和飲食調整(如低FODMAP飲食、纖維攝入)、藥物治療(抗痙攣藥、瀉藥、止瀉藥、新型IBS藥物、低劑量抗抑鬱藥)以及心理療法(CBT、腸道導向催眠療法)。雖然IBS無法根治,但通過綜合性的管理和患者的積極參與,大多數患者都能有效控制症狀,改善生活品質。重要的是,患者應主動尋求專業醫療幫助,並與醫療團隊密切合作,以找到最適合自己的治療方案,從而更好地與IBS共存。

 3405 8288
3405 8288
