Irritable Bowel Syndrome
肠易激综合征(Irritable Bowel Syndrome, IBS)是一种常见的慢性功能性胃肠道疾病,其特征是反复发作的腹痛,并伴随排便习惯的改变,但却没有可检测到的结构性异常或生化指标异常。它影响着全球约5%至10%的人口,且女性患病率高于男性。尽管IBS不会导致严重的结构性病变,例如炎症性肠病或癌症,但其症状却能显著影响患者的生活品质,从日常工作到社交活动无一不受其困扰。因此,深入了解IBS的症状、成因、诊断与治疗方法,对于患者及医疗专业人员都至关重要。
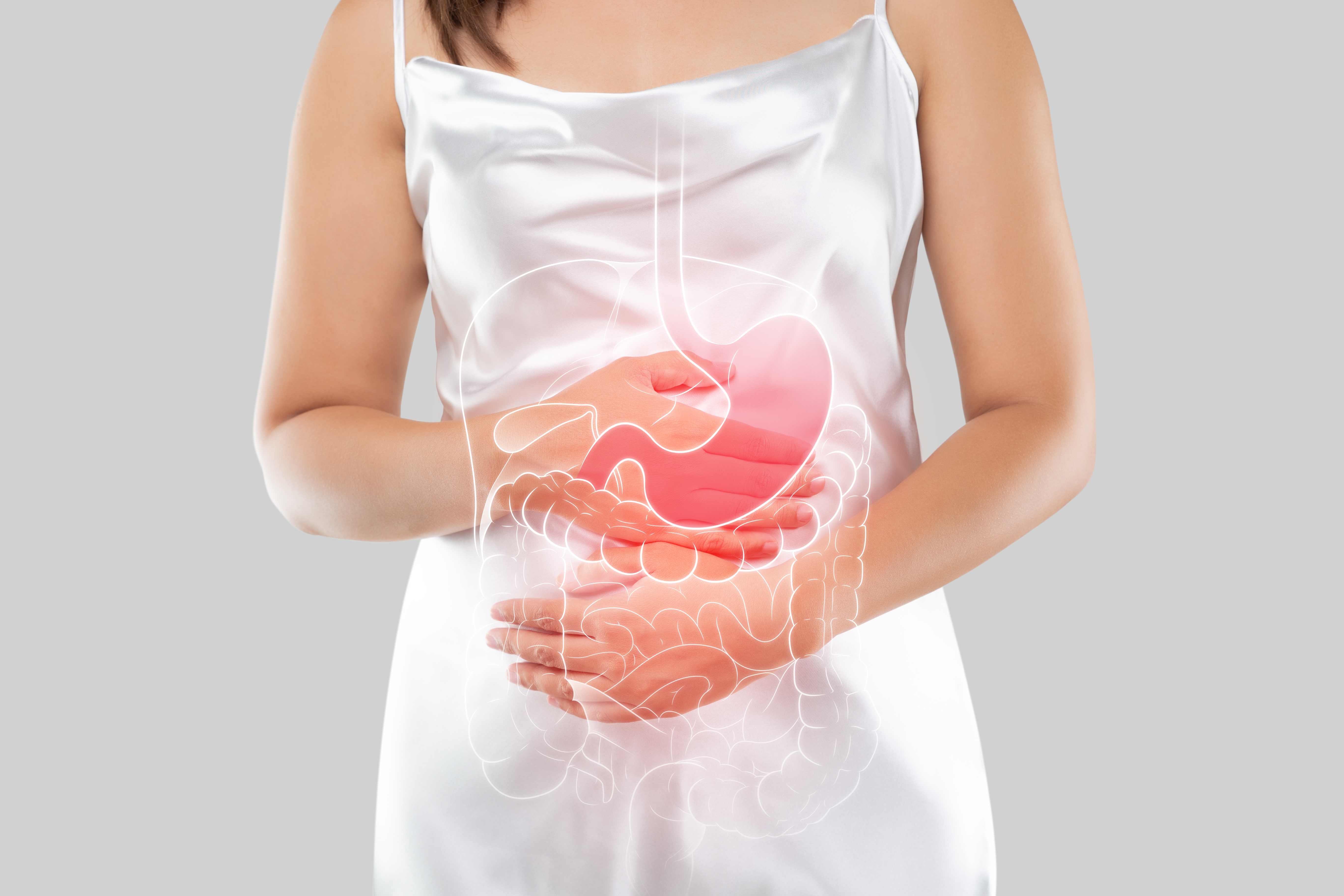
症状与表现
IBS的症状多样且因人而异,但核心症状通常包括腹痛、腹胀、肠胃胀气以及排便习惯的改变。腹痛是IBS最主要的症状,通常表现为绞痛、痉挛或闷痛,其特点是与排便相关,排便后腹痛可能会减轻。腹胀和肠胃胀气也是常见的困扰,患者常感觉腹部膨胀,并伴随过多的气体排出。排便习惯的改变则表现为腹泻(IBS-D)、便秘(IBS-C)或两者交替出现(IBS-M)。腹泻型患者可能经历突发性、急迫性的排便,粪便稀软或水样;便秘型患者则可能排便困难、粪便干硬,并感觉排不干净。此外,一些非肠道症状也可能伴随IBS出现,例如疲劳、头痛、恶心、胃灼热、性功能障碍、睡眠障碍以及焦虑和抑郁等心理问题。这些症状的频率和严重程度会随时间波动,并常受到压力、饮食或荷尔蒙变化的影响。
IBS的分类
根据主要的排便习惯,IBS可分为几个类型。最常见的是便秘型肠易激综合征(IBS-C),患者以腹痛和便秘为主要症状,排便频率减少,粪便质地坚硬,常伴有排便困难和不完全排空感。其次是腹泻型肠易激综合征(IBS-D),其特征是腹痛和频繁的稀便,通常伴有排便急迫感。混合型肠易激综合征(IBS-M)则表现为便秘和腹泻症状交替出现,患者在不同时间段内可能经历两种极端。还有一种未分类型肠易激综合征(IBS-U),指的是症状不符合上述任何一种明确亚型的情况。区分这些类型对于制定治疗方案非常重要,因为不同类型可能需要不同的药物和饮食管理策略。
成因与风险因素
IBS的确切成因至今仍未完全阐明,但普遍认为它是一种多因素综合作用的结果,涉及生理、心理和环境等多个层面。其中,脑肠轴(Brain-Gut Axis)功能紊乱被认为是核心机制之一。脑肠轴是一个复杂的双向通讯系统,连接大脑和肠道,负责调节消化功能、免疫反应和情绪。IBS患者的脑肠轴可能存在异常,导致肠道对刺激的反应过度,例如轻微的肠道扩张或化学刺激就能引起剧烈疼痛。肠道蠕动异常也是重要因素,蠕动过快可能导致腹泻,而蠕动过慢可能导致便秘。内脏敏感性增高(Visceral Hypersensitivity)是IBS患者普遍存在的现象,即肠道对正常或轻微的刺激(如肠道气体、粪便通过)产生异常强烈的疼痛感。
肠道微生物群的改变也被认为与IBS的发生或发展有关。研究发现,IBS患者的肠道菌群组成可能与健康人不同,表现为某些细菌种类的减少或增加,这可能影响肠道功能、免疫反应和炎症状态。部分患者在经历急性肠道感染(如细菌或病毒性胃肠炎)后,可能会发展为感染后肠易激综合征(Post-infectious IBS),这可能与感染引起的肠道炎症、肠道通透性增加以及肠道菌群失衡有关。遗传因素也可能在IBS中扮演一定角色,研究显示有IBS家族史的人患病风险较高。
心理因素在IBS中也占据着重要地位。压力、焦虑、抑郁等情绪问题不仅会加重IBS症状,也可能成为其诱发因素。大脑中的情绪中枢与肠道功能密切相关,当人处于压力状态时,大脑会释放神经递质,影响肠道蠕动、分泌和敏感性,从而加剧IBS症状。反之,长期的IBS症状也会对患者的心理健康造成负面影响,形成恶性循环。饮食因素也是常见的触发器,许多患者发现某些食物会诱发或加重其症状,例如高脂肪食物、辛辣食物、咖啡因、酒精以及某些碳水化合物(如FODMAPs)。荷尔蒙变化也可能影响IBS症状,这解释了为何女性在月经周期中或更年期前后,IBS症状可能加重。
诊断标准与过程
IBS的诊断主要基于症状评估,并排除其他结构性疾病。目前广泛使用的是罗马IV标准(Rome IV criteria),其定义为在过去三个月中,平均每周至少有一天反复发作的腹痛,且腹痛与以下至少两项相关:1. 排便;2. 排便频率改变;3. 粪便形态(外观)改变,这些症状必须在至少六个月前开始出现。为了排除其他疾病,医生可能会建议进行一系列检查,包括血液检查(排除贫血、炎症标志物、乳糜泻抗体等)、粪便检查(排除感染、炎症标志物如粪钙卫蛋白)以及大肠镜检查(排除炎症性肠病、息肉或肿瘤)。对于年轻患者且没有警示症状(如体重减轻、夜间腹泻、便血、发烧、贫血或IBS家族史)的情况,通常不需要进行侵入性检查。这些排除性检查的目的是确保患者的症状并非由更严重的疾病引起。
治疗与管理
IBS的治疗和管理是一个多面向的过程,通常需要综合生活方式调整、饮食管理、药物治疗和心理疗法。由于IBS是一种慢性病,很难完全根治,治疗的目标是缓解症状、改善生活品质。
生活方式和饮食调整是IBS管理的第一线策略。首先,建议患者规律饮食,避免暴饮暴食,并确保充足的水分摄入。识别并避免个人化的食物触发器至关重要,患者可以尝试记录饮食日记,观察哪些食物会加重症状。对于许多IBS患者而言,低FODMAP饮食(Fermentable Oligo-, Di-, Mono-saccharides And Polyols)被证明是有效的。FODMAPs是一组不易被小肠吸收的短链碳水化合物,它们在肠道中发酵产生气体,并通过渗透作用将水分吸入肠道,从而引发腹胀、腹痛和排便习惯改变。低FODMAP饮食通常需要在专业营养师的指导下进行,分为限制期、再引入期和个性化期,以避免不必要的营养限制。增加膳食纤维摄入量对便秘型IBS患者有帮助,但应逐步增加,以免加重腹胀。可溶性纤维(如燕麦、大麦、豆类、水果和蔬菜中的果胶)通常比不溶性纤维(如全麦面包、麸皮)更能被IBS患者耐受。
压力管理对于IBS患者非常重要。由于压力是IBS症状的常见诱因,学习有效的压力应对技巧可以显著改善症状。这包括规律运动(如散步、游泳)、练习放松技巧(如深呼吸、冥想、瑜伽)、充足睡眠以及培养兴趣爱好。心理疗法,特别是认知行为疗法(CBT)和肠道导向催眠疗法(Gut-directed Hypnotherapy),已被证实在IBS患者中有效。CBT帮助患者识别并改变负面的思维模式和行为反应,以正面地应对压力和症状。肠道导向催眠疗法则通过引导患者进入放松状态,并给予肠道相关的积极暗示,以改善肠道功能和症状。
药物治疗则根据IBS的亚型和主要症状进行选择。对于腹痛和痉挛,抗痉挛药物(如美贝维林、匹维溴铵)可以放松肠道平滑肌,缓解疼痛。对于便秘型IBS,泻药是常用的治疗方法,包括渗透性泻药(如聚乙二醇)和刺激性泻药。此外,一些新型药物如利那洛肽(Linaclotide)和鲁比前列酮(Lubiprostone)可以增加肠道液体分泌,促进排便。对于腹泻型IBS,止泻药(如洛哌丁胺)可以减缓肠道蠕动。近年来,一些新型药物也获批用于IBS-D,例如利福昔明(Rifaximin),一种非吸收性抗生素,可以改变肠道菌群组成;依鲁沙度林(Eluxadoline),一种混合阿片受体激动剂/拮抗剂,可以减少肠道收缩和液体分泌。低剂量三环类抗抑郁药(TCAs)或选择性血清素再吸收抑制剂(SSRIs)有时也被用于治疗IBS,它们不仅可以改善情绪问题,还能通过调节脑肠轴来缓解腹痛和改变肠道蠕动。益生菌补充剂也可能对部分IBS患者有益,但其效果因菌株和个体差异而异,建议在医生指导下选择。薄荷油胶囊因其抗痉挛作用,也被一些患者用于缓解腹痛和腹胀。
改善生活品质的长期策略
与IBS共存是一项长期的挑战,但通过积极的管理和适当的支持,患者可以显著改善生活品质。建立良好的医患关系至关重要,患者应与医生坦诚沟通症状、治疗反应和任何疑虑。定期追踪症状和记录触发因素,有助于患者和医生共同制定最有效的管理策略。加入IBS支持团体可以让患者与其他有相似经历的人交流,分享经验,获得情感支持,减轻孤立感。认识到IBS对心理健康的影响,并在需要时寻求心理咨询,也是康复过程中不可或缺的一部分。
总而言之,肠易激综合征是一种复杂且普遍的慢性胃肠道疾病,其症状虽然不会危及生命,但却能严重影响患者的日常生活和心理健康。IBS的成因涉及脑肠轴功能紊乱、肠道蠕动异常、内脏敏感性增高、肠道微生物群改变、心理因素以及饮食触发等多方面。诊断主要依据罗马IV标准,并通过排除其他器质性疾病来确定。治疗策略是多模式的,包括生活方式和饮食调整(如低FODMAP饮食、纤维摄入)、药物治疗(抗痉挛药、泻药、止泻药、新型IBS药物、低剂量抗抑郁药)以及心理疗法(CBT、肠道导向催眠疗法)。虽然IBS无法根治,但通过综合性的管理和患者的积极参与,大多数患者都能有效控制症状,改善生活品质。重要的是,患者应主动寻求专业医疗帮助,并与医疗团队密切合作,以找到最适合自己的治疗方案,从而更好地与IBS共存。

 3405 8288
3405 8288
