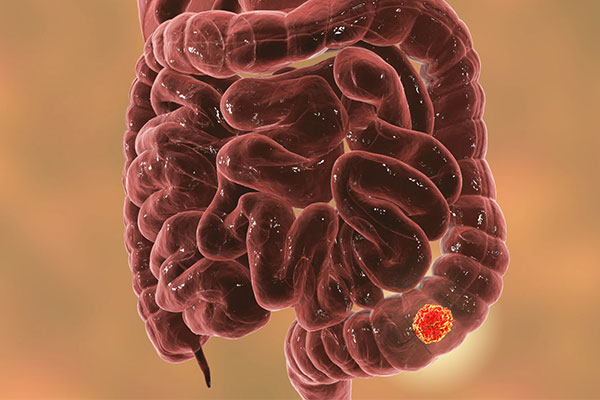
認識大腸癌成因、症狀、預防及治療方法
大腸癌篩查 – 為您及早發現疾病病變
在本港,大腸癌的發病率和死亡率正在逐年上升。在香港,大腸癌是第二位最普遍的癌症,且大腸癌患者有年輕化的趨勢。據衛生防護中心發布的數據,2022年本港新增大腸癌病例5,190宗,佔癌症新症總數的14.7%。另外根據2023年的數字, 大腸癌導致 2, 266人死亡,佔癌症死亡總數的15.2 % 。
大腸疾病的患病原因
臨床研究發現,大腸直腸疾病及大腸癌確實存在多種誘發因素。都市人工作壓力大,經常久坐且缺乏運動,容易造成身體肥胖,加重消化系統和大腸直腸的負擔。高脂高熱量的飲食也是引發大腸直腸疾病的原因之一。很多人愛吃煙燻,炙烤及熱油烹飪的食物,專家認為要均衡飲食,避免進食加工肉及限制進食紅肉和含鹽量高的食品。食用過多不健康食物,尤其是加工肉類,都會致癌。另外,吸煙及酗酒也會引發大腸疾病。50歲或以上人士,患上大腸瘜肉甚至大腸癌的機會更加大增。
大腸癌常見症狀
大腸由結腸、直腸和肛門組成,是消化系統的最後部分。受多種因素影響,大腸黏膜或會出現異常增生形成瘜肉。雖然大部分瘜肉是良性,但部分會慢慢演變成為大腸癌。
早期大腸癌可能無明顯症狀,但隨著病情發展,有機會出現以下症狀:
- 排便習慣改變:持續超過兩周出現便秘、腹瀉或兩者交替
- 裡急後重:排便時感到肛門有急迫和沉重感,伴隨想排便卻排不出的感覺
- 糞便帶血:呈鮮紅或深紅色,或附有黏液
- 糞便形態變化:由粗條狀變為幼條狀
- 持續腹部不適:疼痛、絞痛或腹脹
- 貧血與疲勞:長期慢性出血引發缺鐵性貧血
- 體重無故下降
以上症狀亦有可能由其他腸道疾病引起,如腸道感染、痔瘡或腸易激綜合症等,患者常因此低估病情嚴重性,導致確診大腸癌時多已發展至晚期,大大減低治癒機會。
大腸癌成因及風險因素
跟其他癌症一樣,有一些風險因素會導致大腸癌,而這些因素亦會因人而異。事實上,許多大腸癌的風險因素均與飲食和生活習慣有關,如果您有下列任何一種因素,代表患上大腸癌的風險比一般人高。
|
|
|
|
|
|
|
|
|
|
大腸癌普查的方法
普查的項目主要分兩種,一是大便隱血測試,二是大腸鏡檢查。但由於隱血測試的敏感度不高,只可測出大腸癌,而無法確認腸內是否有大腸瘜肉。因此,現時最有效的檢查方法仍然是大腸鏡檢查。
政府會資助合資格人士接受大腸癌篩查服務。查看更多
「癌症事務統籌委員會」轄下的「癌症預防及普查專家工作小組」建議年齡介乎50歲至75歲及沒有明顯家族史的一般風險人士應與醫生商討,考慮使用以下任何一種方法進行大腸癌篩查:
(1)每1至2年接受一次大便隱血測試; 或
(2)每5年接受一次乙狀結腸鏡檢查; 或
(3)每10年接受一次大腸鏡檢查
至於有明顯家族史的較高風險人士,應及早及更頻密地進行大腸癌篩查。
衛生署現正進行的大腸癌篩查計劃參加者為50至75歲的人士。政府會資助合資格人士接受大腸癌篩查服務,合資格人士可以到衛生署網頁,尋找已參加計劃的基層醫療醫生。查看更多
大腸癌篩查計劃的流程如下:
參加者會先接受資助進行大便隱血測試,如果測試結果呈陽性,該參加者將會獲得政府資助,轉介到已參加計劃的大腸鏡醫生進行大腸內窺鏡檢查,切除有可能出現的大腸瘜肉。不過要注意的是,大便隱血測試並不是百分百準確,所以即使測試結果呈陰性,市民仍要繼續留意是否出現大腸癌的徵狀,甚至可考慮自費進行大腸內窺鏡檢查。
此外,如果市民願意在飲食和生活方式上作出小改變,可以預防或減少患上大腸癌的風險。
預防大腸癌的飲食建議
1. 少食加工肉類
經常食用加工紅肉如香腸、午餐肉及煙肉等,可能對健康造成不利影響。一項研究發現,每天吃50克加工紅肉(相當於一個熱狗或四條煙肉)有機會增加18%的大腸癌發病率。如果無法完全戒口,可以考慮改食雞肉或魚肉,並嘗試每個星期一至兩次不吃加工紅肉。
2. 多食穀類食物
與加工肉類的原理一樣,加工過的穀物對腸道健康亦有影響。精緻化的加工過程減少了原本穀物中的纖維、維他命及礦物質,精製大米、白麵包中的碳水化合物含量高,有機會令血糖上升。市民可以選擇全麥麵包或燕麥類食物,增加纖維攝取,減少大腸癌的發病率。
3. 少用含糖飲品
研究顯示,含糖飲品會導致肥胖,而人體吸收過多糖分可能會引致高脂血症、肥胖症、糖尿病、骨質疏鬆等疾病,甚至可能會誘發癌症。建議市民減少含糖飲品,飲水更佳。
4. 全穀類、豆類、水果和蔬菜等高纖維食物
證據顯示飲食中含豐富蔬菜和水果可減少許多的癌症,例如:大腸癌、胃癌、食道癌和口腔癌等。
5. 發酵乳製品
發酵乳製品,如乳酪,有助於改善腸道菌叢,能夠促進大腸健康。但乳製品是否能減少腺瘤大腸瘜肉,目前尚未可知。
生活習慣方面,應多做運動,適量飲酒及戒煙。
大腸癌的成因仍然未知,但根據統計,大腸癌和我們的飲食習慣有很大的關係。即使沒有徵狀,五十歲或以上人士亦應接受檢查評估大腸情況。定期進行大腸內窺鏡檢查可以及早找出大腸瘜肉,預防腸癌,大大減低患上大腸癌的機會。
大腸癌診斷方法
1.大便隱血測試(FOBT)
適用於無大腸癌相關症狀人士的早期篩查,能夠透過小量大便樣本,檢驗其中是否存在肉眼觀察不到的微量血液(隱血),評估腸道是否有出血現象。
2. 電腦斷層掃描結腸影像(CT colonography)
電腦斷層掃描可快速生成腸道二維及三維影像,且無需麻醉,較適合不想接受入侵性檢查的人士。在檢查時,醫護人員會從病人肛門注入空氣使結腸內空腔膨脹,病人或會因此感到輕微不適。另外,若發現異常,病人仍需通過傳統大腸鏡作進一步檢查。
3. 大腸鏡檢查(Colonoscopy)
適用於初篩異常者或具有較大風險罹患大腸癌的高危人群。透過鏡頭裝置連接軟管經肛門進入直腸,並為整條腸道進行檢查。
4. 乙狀結腸鏡檢查(Sigmoidoscopy)
醫生會將內窺鏡裝置由肛門放入大腸,主要檢視直腸至乙狀結腸末端45-60厘米範圍,較適用於曾接受完整大腸鏡檢查並已發現及切除乙狀結腸瘜肉人士的監測復查。
大腸癌的治療方法
大腸癌治療依病情階段制定策略,早期以外科手術為主,中期配合手術、化療及電療,晚期則可能要結合標靶藥物與免疫治療,以提升存活率:
1.外科手術
若腫瘤局限於腸道(如第一期至第二期),可進行微創手術精準切除病灶及周邊淋巴,術後腸道功能多可保留;若癌細胞擴散至肝臟或肺部,手術雖無法根治,但可通過手術搭配其他治療手段減輕腸道阻塞或出血等症狀。
2.化學治療
術後輔助化療常用於第三期患者,可降低30-40%復發風險;晚期患者則以化療搭配標靶藥物(如抗血管增生劑)延長存活期。
3.放射治療
針對直腸癌,術前放療可縮小腫瘤並提高手術成功率,術後放療則減少局部復發。
大腸癌的常見問題
Q1:大腸癌從初期到末期需要多少時間?
大腸癌從初期到末期的進展時間因人而異,主要取決於腫瘤生物特性、患者免疫狀態以及是否接受治療。根據國際TNM分期標準,大腸癌分為四期:
Ⅰ期:癌細胞局限於腸壁黏膜下層或固有肌層,無淋巴或遠端轉移
Ⅱ期:腫瘤侵入腸壁深層或鄰近組織
Ⅲ期:出現局部淋巴結轉移
Ⅳ期:已擴散至肝、肺等遠端器官
一般情況下,若未經治療,早期(Ⅰ期)進展至晚期(Ⅳ期)可能需要3-5年,但部分侵襲性高的腫瘤可能在1-2年內惡化。不良的飲食習慣及生活方式或會加速病程,需特別警惕。
Q2:怎麼判斷自己有沒有大腸癌?
要判斷是否患有大腸癌,需結合症狀觀察及醫學檢查兩大方向。
- 症狀警示:留意罹患大腸癌前兆症狀,如排便異常、體重無故下降、持續腹痛、貧血或疲勞等徵狀。若持續出現前述兩種或以上症狀,需引起重視。
- 醫學檢查:若發現上述相關症狀、有家族或個人病史,或50歲以上人士,應定期通過相關檢查診斷自身是否患有大腸癌。
Q3:如何預防大腸癌?
預防大腸癌的關鍵在於健康的生活方式和定期篩檢。建議多攝取高纖維食物(如蔬菜、水果、全穀類),減少紅肉和加工肉類的攝取,並戒煙限酒。同時,保持規律運動和健康體重也有助於降低風險。50歲以上或有家族史者應定期接受篩檢,包括糞便潛血檢查、大腸鏡檢查等,以便早期發現和治療。
Q4:大腸癌治療會有副作用嗎?副作用嚴重嗎?
大腸癌的治療方式包括手術、化療、放療、標靶治療及免疫治療等,這些治療可能帶來不同程度的副作用。常見副作用包括疲倦、噁心、嘔吐、腹瀉、免疫力下降等,但副作用的嚴重程度因人而異。現代醫療技術能有效控制副作用,醫生會根據患者狀況調整治療方案,減輕不適。大多數患者能耐受治療並獲得良好療效。
Q5:大腸癌的存活率如何?
大腸癌的存活率與癌症的分期密切相關。早期發現(第一期)的大腸癌的5年存活率可達90%以上,但如果在晚期(第四期)才被診斷,存活率會大幅下降至約15%。這表明早期篩檢和診斷至關重要。通過篩檢及早發現病變,患者有更大的機率接受有效治療並延長生命。
參考資料
Centre for Health Protection. Colorectal Cancer. Available at : https://www.chp.gov.hk/tc/healthtopics/content/25/51.html
Department of Health. Centre for Health Protection. Cancer Expert Working Group on Cancer Prevention and Screening. Available at : https://www.chp.gov.hk/files/pdf/cewg_crc_professional_hp.pdf
Mayo Clinic. Colon cancer. Available at https://www.mayoclinic.org/diseases-conditions/colon-cancer/symptoms-causes/syc-20353669

 3405 8288
3405 8288